La main est une merveille d’ingénierie biologique : elle associe finesse du geste, force de préhension et sensibilité précise. Cet article explore comment trois nerfs principaux — le nerf médian, le nerf ulnaire et le nerf radial — se répartissent les tâches pour assurer l’innervation de la main. À travers l’expérience d’une infirmière devenue conseillère en rééducation, nous verrons l’anatomie, les fonctions motrices et sensitives, les signes cliniques des atteintes et des stratégies concrètes de prise en charge. L’objectif est d’offrir des repères pratiques, des exemples cliniques et des outils simples pour reconnaître une atteinte nerveuse périphérique et agir rapidement. Les descriptions sont adaptées à une lecture pratique pour patients, aidants et professionnels en formation continue.
Anatomie et trajet des trois nerfs principaux impliqués dans l’innervation de la main
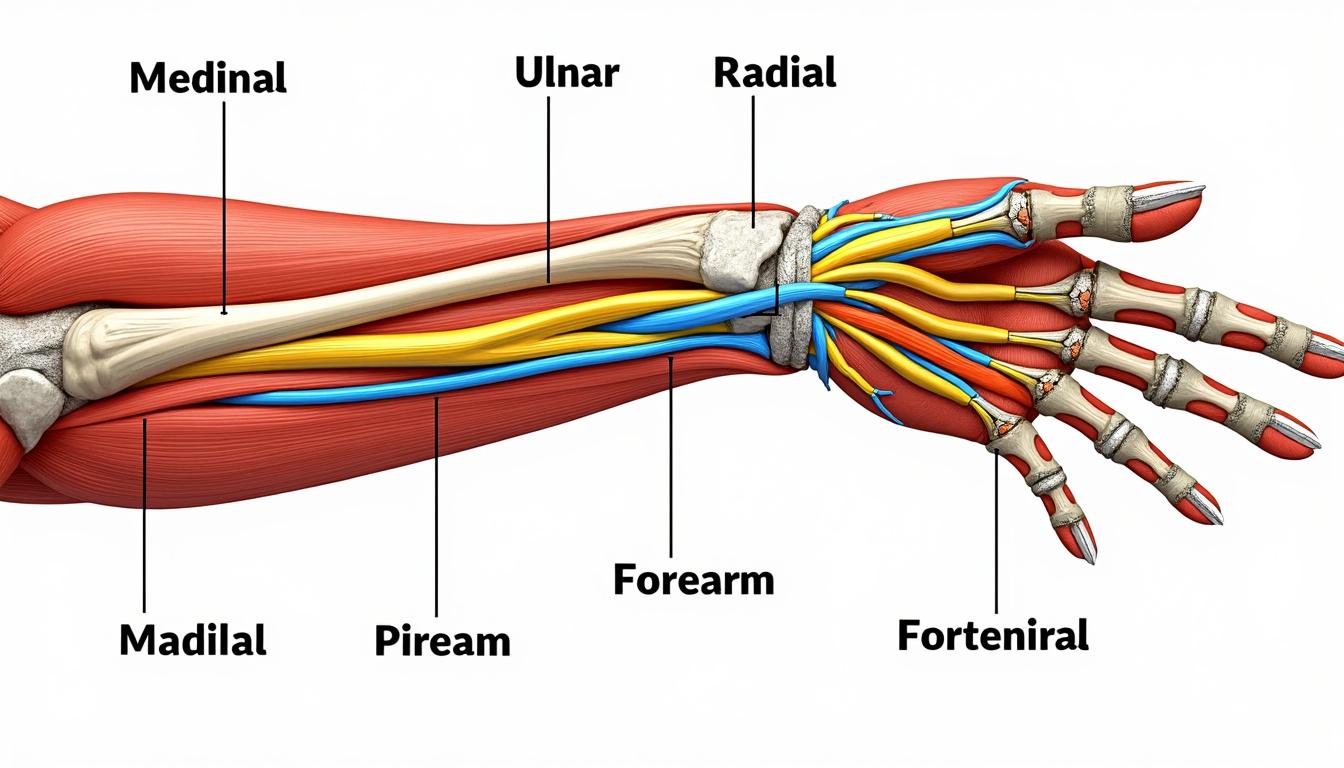
Pour comprendre la main, il faut suivre les routes nerveuses depuis l’épaule jusqu’aux doigts. Le point de départ commun est le plexus brachial, réseau de nerfs provenant de la moelle cervicale. De ce plexus naissent trois faisceaux qui donneront le nerf radial, le nerf médian et le nerf ulnaire. Chacun chemine le long du bras et traverse des points anatomiques clés où ils peuvent être comprimés ou blessés.
DECOUVREZ VOTRE CONNAISSANCE
Associez chaque nerf de la main à sa fonction principale :
Trajet et relations anatomiques
Le nerf médian descend au contact de l’artère axillaire puis brachiale, gagne la face antérieure de l’avant-bras et entre dans la main par le canal carpien. Sa position dans le canal le rend vulnérable à la compression nerveuse du syndrome du canal carpien. Le nerf ulnaire longe la face médiale du bras, passe en arrière de l’épitrochlée au coude (zone dite « doigt qui s’endort » ou « funny bone »), puis traverse le canal de Guyon au poignet. Enfin, le nerf radial contourne l’humérus, innerve les extenseurs du poignet et des doigts et provient principalement de la branche postérieure du plexus brachial.
Territoires moteurs et sensitifs principaux
Sur le plan moteur, le nerf médian commande la flexion du pouce, de l’index et du majeur en partie et contribue à l’opposition du pouce. Le nerf ulnaire innerve les interosseux, les muscles hypothénariens et l’adducteur du pouce, fondamentaux pour la précision de la préhension. Le nerf radial contrôle l’extension du poignet et l’abduction du pouce.
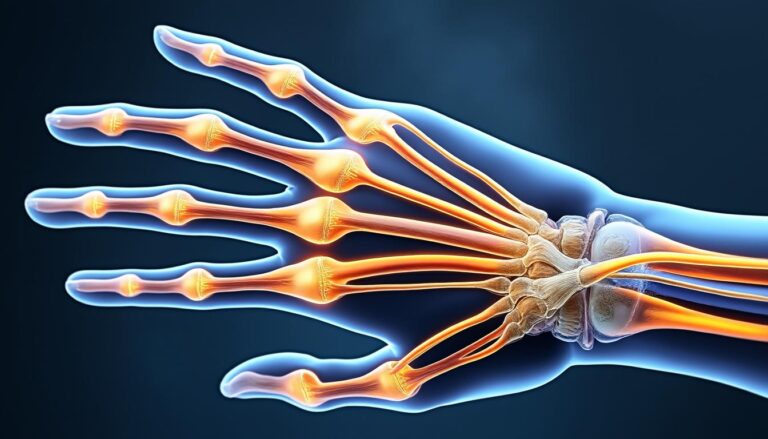
La sensibilité cutanée est divisée : superficie palmaire du pouce, index et majeur relèvent majoritairement du nerf médian, la face palmaire médiale et le petit doigt du nerf ulnaire, tandis que le dos de la main, surtout latéral, dépend souvent du nerf radial. Ces répartitions expliquent pourquoi une lésion donnée provoque un tableau clinique caractéristique.
Exemple clinique : Marie, une secrétaire, confie qu’elle ressent des picotements nocturnes dans le pouce et l’index. À l’examen, le test de Phalen est positif — un signe d’irritation du nerf médian au canal carpien. En opposant son histoire à l’anatomie, on comprend comment la posture de travail et des microtraumatismes répétés aboutissent à une compression à un site précis.
La compréhension du trajet permet aussi d’anticiper les complications après fracture ou chirurgie. Une fracture humérale diaphysaire risque d’atteindre le nerf radial, tandis qu’une lésion près du coude affecte préférentiellement le nerf ulnaire. Reconnaître ces corrélations est une compétence essentielle pour orienter les examens complémentaires comme l’électromyogramme et pour planifier la prise en charge.
En synthèse, connaître la topographie et les zones de passage de ces nerfs aide à prédire les symptômes et à choisir des interventions ciblées. Cette carte anatomique est le point de départ pour tout diagnostic précis de l’innervation de la main.
Fonctions motrices et sensitives : comment les nerfs périphériques gouvernent le geste et la sensibilité
La main exécute des tâches opposées : force et précision. Cette dualité repose sur une répartition fine des rôles entre les trois nerfs. Le volet moteur concerne la coordination des muscles extrinsèques et intrinsèques, tandis que la composante sensitive informe le cerveau sur la texture, la pression et la douleur.
Fonction motrice détaillée
Le nerf radial commande l’extension du poignet et des doigts, essentielle pour libérer la main et préparer la préhension. Sans extension, la main pendante fatigue la personne et rend la préhension inefficace. Le nerf médian contrôle les fléchisseurs superficiels et profonds partiels, crucial pour la prise en pince entre pouce et index ; il est aussi central dans l’opposition du pouce, ce mouvement qui rend l’espèce humaine si habile.
Le nerf ulnaire orchestre les petits muscles intrinsèques : les interosseux qui réalisent l’écartement et le rapprochement des doigts, et les muscles hypothénariens qui gouvernent le petit doigt. Ces muscles donnent la finesse du geste, par exemple pour boutonner une chemise ou jouer du piano.
Sensibilité cutanée et perception tactile
La sensibilité cutanée est primordiale pour manipuler sans regarder. Le nerf médian fournit la sensibilité de la face palmaire des trois premiers doigts, permettant d’évaluer une surface ou la température d’un objet. Le nerf ulnaire prend en charge le petit doigt et la moitié médiale de l’annulaire, zones souvent sollicitées pour tenir fermement un objet. Le nerf radial apporte la sensibilité dorsale, utile pour sentir les frottements et corriger une prise.
Exemples pratiques : Lors d’un repas, attraper une tasse requiert extension initiale (radial), fermeté de la paume (médian) et ajustement fin des doigts (ulnaire). Ce ballet nerveux explique pourquoi une lésion isolée provoque des déficits fonctionnels précis, parfois surprenants pour le patient : incapacité à écarter les doigts malgré une force apparente, ou difficulté à distinguer une petite pièce dans la paume.
Implications pour le geste quotidien et la rééducation
Comprendre ces fonctions oriente la rééducation : renforcer les groupes musculaires épargnés, protéger les zones hypoesthésiques et restaurer la coordination digitale. Par exemple, des exercices d’opposition du pouce sont prioritaires après atteinte du nerf médian, tandis que l’entraînement des interosseux vise des séquelles ulnaires.
La sensibilisation des patients aux gestes à éviter est essentielle : postures maintenues, vibrations ou microtraumatismes répétés favorisent la compression nerveuse. En 2026, l’adaptation ergonomique au poste de travail reste une mesure préventive de première ligne.
Au terme de cette section, il apparaît clairement que la main est l’aboutissement d’une collaboration nerveuse : la perte d’une seule voie modifie profondément la qualité du geste. Cette observation guide l’évaluation clinique et la prise en charge personnalisée.
Pathologies fréquentes liées aux nerfs de la main : compression nerveuse, syndrome canal carpien et autres atteintes
Les troubles du système nerveux périphérique à la main revêtent des formes variées. Les plus fréquents en pratique sont liés à la compression nerveuse, avec en tête le syndrome canal carpien pour le nerf médian. D’autres atteintes proviennent de traumatismes, d’atteintes inflammatoires ou de neuropathies systémiques.
Syndrome du canal carpien et autres compressions
Le syndrome canal carpien résulte d’une compression du nerf médian au niveau du poignet, souvent liée à des mouvements répétitifs, à des facteurs hormonaux nebo à des œdèmes. Les symptômes typiques sont des paresthésies nocturnes, des douleurs irradiant vers l’avant-bras et une faiblesse de la pince pouce-index. Le diagnostic repose sur l’examen clinique et peut être confirmé par l’électroneuromyogramme.
Le nerf ulnaire peut être comprimé au niveau du coude (épicondyle) ou du canal de Guyon au poignet, provoquant une perte de précision digitale et une atrophie des interosseux. Le nerf radial est moins souvent compressé mais peut subir des lésions après fractures humérales ou à la suite d’injections mal placées.
Autres causes : traumatismes et neuropathies
Les traumatismes ouverts ou fermés peuvent sectionner ou étirer un nerf, entraînant perte motrice et sensitive. Par ailleurs, certaines affections générales comme le diabète ou des pathologies inflammatoires fragilisent les nerfs et rendent la main plus vulnérable.
Cas clinique : Paul, 58 ans, ouvrier mécanicien, rapporte une faiblesse progressive de la main gauche et des engourdissements nocturnes. Après bilan, il présente un syndrome du canal carpien bilatéral aggravé par un diabète mal contrôlé. La prise en charge associe amélioration glycémique, orthèse nocturne et, si nécessaire, libération chirurgicale du canal carpien.
Prévention et repérage : Un geste simple comme serrer la main ou tester l’opposition du pouce peut orienter rapidement le clinicien. Une information ciblée sur les postures professionnelles, l’usage d’outils vibrants et la nécessité de pauses régulières réduit l’incidence des compressions.
Pour approfondir les liens entre structure tissulaire et douleur, la littérature clinique recommande parfois d’évaluer les fascias et leurs tensions, ce que résume efficacement une revue dédiée aux troubles des fascias. Cette perspective complète l’approche neurologique en 2026, car les contraintes mécaniques locales participent aux compressions nerveuses.
En conclusion de section, identifier précocement une compression nerveuse permet d’intervenir avant l’apparition d’atrophie musculaire irréversible.
Examen clinique et investigations : comment évaluer les nerfs périphériques de la main
L’évaluation repose sur une anamnèse ciblée, un examen moteur et sensitif systématique, et des tests spécifiques. Le fil conducteur de cette section suit Emma, une ergothérapeute, qui utilise des protocoles simples et reproductibles pour décider d’orienter un patient vers un électromyogramme ou une imagerie.
Tests cliniques et observations clés
Les tests de Phalen et de Tinel orientent vers une atteinte du nerf médian. Le test de Froment met en évidence une déficience ulnaire lors de la préhension d’une feuille de papier entre pouce et index. L’observation des interosseux lors d’une demande d’écartement des doigts renseigne sur la fonction ulnaire. L’absence d’extension du poignet évoque une lésion radiale.
- Signes moteurs : faiblesse de l’opposition, perte d’écartement digital, difficulté à étendre le poignet.
- Signes sensitifs : engourdissements nocturnes, perte de discrimination tactile, douleur projetée.
- Signes de compression : douleur augmentée par les postures prolongées, positivité des tests de Phalen ou Tinel.
Examens complémentaires
L’électroneuromyogramme confirme le site et la sévérité de l’atteinte. L’échographie peut visualiser l’épaississement du nerf dans le canal carpien ou un kyste comprimant le nerf ulnaire. En cas de suspicion de lésion centrale ou complexe du plexus, l’IRM du plexus brachial apporte des informations structurelles.
Interpréter ces examens nécessite de croiser clinique et résultats. Un diagnostic trop tardif expose au risque d’atrophie ; trop précoce, il peut conduire à des interventions inutiles. L’expérience clinique permet d’équilibrer ces décisions en tenant compte de l’histoire et des facteurs de risque.
Résumé pratique : poser des questions sur l’évolution temporelle, rechercher les symptômes nocturnes, tester la force et la sensibilité, et orienter vers les examens adaptés. Ce cheminement pragmatique facilite des décisions thérapeutiques efficaces.
Prise en charge, prévention et rééducation après atteinte du plexus brachial ou des nerfs de la main
La stratégie thérapeutique combine mesures conservatrices, interventions chirurgicales lorsque nécessaires, et rééducation ciblée. Le choix dépend de l’étiologie : compression, traumatisme, neuropathie systémique ou lésion du plexus brachial. Dans tous les cas, l’accompagnement vise à préserver la fonction motrice et la sensibilité cutanée.
Mesures conservatrices et ergonomie
Pour les compressions, on privilégie initialement des orthèses nocturnes, des adaptations ergonomiques au poste de travail et des anti-inflammatoires locaux si besoin. Des conseils pratiques — pauses régulières, modification de la hauteur du clavier, exercices d’étirement — réduisent souvent les symptômes.
Rééducation et techniques de renforcement
La rééducation associe exercices de renforcement, travail proprioceptif et rééducation sensorielle. Les exercices d’opposition, la manipulation d’objets de tailles variées et l’entraînement à la pince fine accélèrent la récupération fonctionnelle. Pour les atteintes ulnaires, on met l’accent sur les interosseux et la coordination digitale.
La prise en charge des lésions plus graves peut inclure la chirurgie de libération (ex. libération du canal carpien) ou la réparation nerveuse après traumatisme. La rééducation post-opératoire est cruciale pour éviter les adhérences et restaurer la mobilité.
Tableau récapitulatif des approches thérapeutiques :
| Situation | Intervention initiale | Suivi / Rééducation |
|---|---|---|
| Syndrome canal carpien | Orthèse nocturne, ergonomie, AINS | Exercices d’opposition, rééducation sensorielle |
| Compression ulnaire | Évitement des appuis, orthèses, infiltration si indiqué | Renforcement des interosseux, rééducation fonctionnelle |
| Lésion radiale post-traumatique | Immobilisation initiale, chirurgie si section | Travail d’extension, orthèse fonctionnelle, rééducation prolongée |
Conseil pratique : la surveillance régulière de l’évolution et la réévaluation multisdisciplinaire permettent d’ajuster le plan. Pour comprendre l’interaction entre tissu conjonctif et douleurs, on peut consulter des ressources sur les fascias, qui complètent la prise en charge neuromusculaire : rôle des fascias dans la douleur.
Enfin, intégrer la prévention au quotidien — éducation ergonomique, dépistage des risques professionnels, contrôle des facteurs systémiques — réduit les récidives. Le dernier insight : une approche multidisciplinaire, centrée sur la restauration de la fonction motrice et de la sensibilité cutanée, optimise la récupération et la qualité de vie.
Testez vos connaissances sur l’innervation de la main
5 questions pour vérifier votre compréhension de l’article.