La pratique clinique quotidienne demande une maîtrise fine de la palpation et de l’interprétation des signes abdominaux. Cet article propose une exploration structurée des 9 régions anatomiques et des repères essentiels pour poser un diagnostic rapide et sûr. En m’appuyant sur mon expérience d’ancien assistant médical à l’hôpital, je décris des techniques concrètes d’examen, des exemples cliniques et des pièges classiques qui conduisent à des erreurs. Le fil conducteur suit le parcours de Sophie, infirmière de 42 ans, qui consulte pour une douleur aiguë et permet d’illustrer chaque étape de la sémiologie. Le but est d’offrir au clinicien des routines simples, des alertes prioritaires et des applications pratiques immédiatement utilisables en consultation ou aux urgences.
Anatomie clinique des 9 régions abdominales : repères et organes associés
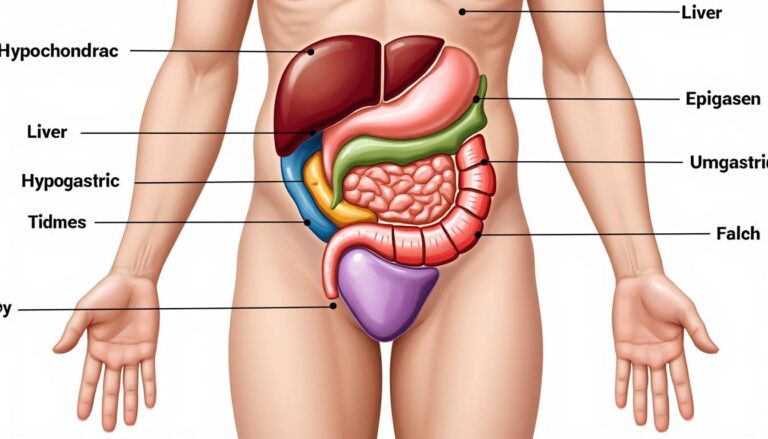
Comprendre la topographie abdominale est la première étape pour maîtriser la sémiologie abdominale. Les neuf régions servent de cartes permettant d’orienter l’examen et les examens complémentaires. Elles sont : hypochondre droit, épigastre, hypochondre gauche, flanc droit, ombilic, flanc gauche, fosse iliaque droite, hypogastre (souvent appelé région pubienne) et fosse iliaque gauche. Chaque région contient des organes qui, lorsqu’ils sont affectés, produisent des signes locaux spécifiques.
Échauffement interactif
Localisez l’organe principal de chaque région abdominale
Région : Hypochondre droit
Région : Fosse iliaque droite
Région : Épigastre
Apprendre à repérer ces régions sur un patient est concret et pragmatique : placez vos doigts sous le rebord costal pour les hypochondres, sentez l’épigastre sous le sternum et localisez l’ombilic comme point central. La cartographie mentale facilite l’interprétation d’une douleur : une douleur irradiant depuis l’épigastre vers le dos évoque des causes gastriques, pancréatiques ou aortiques, alors qu’une douleur strictement localisée en fosse iliaque droite oriente vers une appendicite ou une pathologie ovarienne droite chez la femme.
Tableau synthétique des régions et organes-clés
| Région | Organes principaux | Pathologies fréquemment associées |
|---|---|---|
| Hypochondre droit | Foie, vésicule biliaire, partie du côlon | Colique hépatobiliaire, cholécystite, hépatite |
| Épigastre | Estomac, partie du foie, pancréas, aorte | Gastrite, ulcère, pancréatite, anévrisme aortique |
| Hypochondre gauche | Rate, coin du côlon, queue du pancréas | Splénomégalie, infarctus splénique, colite |
| Flanc droit | Intestin grêle, côlon ascendant, rein droit | Colique néphrétique, diverticulite, iléus |
| Ombilic | Intestin grêle, vaisseaux mésentériques | Occlusion intestinale, douleur mésentérique |
| Flanc gauche | Colon descendant, rein gauche | Colique néphrétique, diverticulite sigmoïdienne |
| Fosse iliaque droite | Appendice, ovaire droit | Appendicite, torsion ovarienne, ectopie |
| Hypogastre | Vessie, utérus, intestin distal | Cystite, rétention urinaire, endométriose |
| Fosse iliaque gauche | Sigmoïde, ovaire gauche | Diverticulite, torsion ovarienne, néoplasie |
Ce tableau est un outil pratique pour le médecin de premier recours qui doit prioriser des examens complémentaires. Par exemple, une douleur en hypochondre droit accompagnée de fièvre et d’ictère orientera vers une cholécystite ou une angiocholite, justifiant une échographie abdominale en urgence. À l’inverse, une douleur abdominale diffuse et une défense généralisée imposent une prise en charge chirurgicale immédiate. Insight : la topographie guide la hiérarchisation des causes et le choix des examens complémentaires.
Techniques d’examen physique appliquées aux régions abdominales : méthode et précision
La maîtrise technique transforme l’observation en diagnostic. Lors de l’examen abdominal, il est crucial d’effectuer une séquence standard : inspection, auscultation, percussion puis palpation. Cette séquence évite d’altérer des bruits intestinaux par une palpation précoce et augmente la sensibilité de la recherche clinique.
Commencez par inspecter l’abdomen au repos, en demandant au patient d’expirer et de se relâcher. Cherchez des cicatrices, distension, asymétries ou masses visibles. L’inspection peut révéler une hernie ombilicale ou une distension due à une occlusion. L’auscultation, de 15 à 30 secondes par quadrant, note la présence et le caractère des bruits intestinaux. Des bruits abolis ou très diminués peuvent suggérer une iléus, tandis qu’un borborygme intense peut accompagner une obstruction partielle.
Palpation et percussion : gestes clés
La percussion quadrillée aide à identifier les tympanismes et matités. Par exemple, une matité localisée en hypochondre gauche peut correspondre à une splénomégalie ou à une masse colique. La palpation commence superficiellement pour apprécier la douleur provoquée, puis se poursuit en profondeur pour évaluer la consistance des masses. Cherchez une défense ou une contracture involontaire, signes de péritonite.
Pour illustrer, reprenons le cas de Sophie. Elle arrive aux urgences avec une douleur migratoire qui a débuté en ombilic puis s’est fixée en fosse iliaque droite. À l’examen, l’inspection est normale, l’auscultation révèle des bruits intestinaux conservés, la palpation met en évidence une douleur maximale en fosse iliaque droite avec signe de défense modérée. La séquence correcte a permis d’orienter le diagnostic vers une appendicite aiguë plutôt qu’une pathologie gynécologique.
Quelques astuces pratiques héritées de l’expérience hospitalière :
- Palpez toujours en rythme, en commençant du quadrant le moins douloureux.
- Pour le signe de Murphy (cholécystite), demandez au patient d’inspirer profondément pendant la palpation du rebord costal droit.
- Utilisez la percussion du foie pour estimer la taille hépatique avant toute échographie.
Ces gestes, effectués avec méthode, réduisent les faux négatifs et guident vers des examens complémentaires appropriés. Insight : une technique rigoureuse augmente la valeur diagnostique de la sémiologie abdominale et peut éviter des examens inutiles.
Sémiologie région par région : symptômes, diagnostics différentiel et cas cliniques
Entrons dans l’analyse fine de chaque région en décrivant les signes typiques et les diagnostics associés. L’approche se base sur l’examen mais prend en compte l’histoire clinique, l’âge, le sexe et les comorbidités.
Hypochondre droit : douleur brutale avec fièvre et douleur à la palpation sous-costale évoque une cholécystite. Une douleur diffuse avec ictère oriente vers une angiocholite. Exceptionnellement, une douleur intense irradiant dans le dos doit faire penser à une lithiase biliaire migrée ou à une hépatite aiguë.
Épigastre : douleur transfixiante vers le dos, vomissements et élévation des amylases sont en faveur d’une pancréatite. À l’inverse, une douleur épigastrique post-prandiale, soulagée par des antiacides, évoque une dyspepsie ou un ulcère gastrique.
Hypochondre gauche : une douleur après un traumatisme associée à une hypovolémie doit faire rechercher une rupture splénique. Une douleur chronique et une sensation de plénitude peuvent traduire une splénomégalie liée à une pathologie hématologique ou infectieuse.
Flancs et ombilic : les coliques néphrétiques donnent une douleur intense et mouvante, souvent accompagnée d’hématurie. L’occlusion intestinale se manifeste souvent par une douleur périmétrique ombilicale, vomissements et arrêt des gaz. Les signes cliniques associés (distension, tympanisme) sont décisifs.
Fosses iliaques : la fosse iliaque droite est le théâtre classique de l’appendicite : migration de la douleur, fièvre légère, douleur et défense à la palpation. Chez la femme, il faut toujours élargir le diagnostic aux urgences gynécologiques (torsion ovarienne, grossesse ectopique). En fosse iliaque gauche, la diverticulite sigmoïdienne reste fréquente, souvent chez le patient de plus de 50 ans, avec fièvre et troubles du transit.
Liste des signes d’alerte nécessitant prise en charge urgente :
- Douleur abdominale intense et progressive avec défense généralisée.
- Fièvre élevée avec signes de choc (TA <90 mmHg, tachycardie).
- Vomissements incoercibles et arrêt du transit.
- Saignement gastro-intestinal massif ou mélena important.
Exemple concret : Sophie présentait une douleur initiale ombilicale, puis une fixation en fosse iliaque droite, fébricule et leucocytose. L’échographie réalisée en urgence a confirmé une appendicite aiguë avec collections. L’intervention chirurgicale précoce a permis une récupération rapide. Insight : la topographie associée à l’évolution temporelle des symptômes est souvent plus discriminante que des signes isolés.
Pièges diagnostiques et erreurs fréquentes en sémiologie abdominale
La pratique révèle des écueils récurrents : interpréter une douleur viscérale comme somatique, négliger une cause extra-abdominale, ou oublier certaines populations à risque. Ces erreurs peuvent retarder une prise en charge salvatrice.
Un piège classique est d’attribuer une douleur en épigastre à une simple gastrite sans évaluer la possibilité d’un anévrisme de l’aorte abdominale chez un patient âgé ou d’une pancréatite chez un patient alcoolique. De même, une douleur en flanc droit chez un patient jeune avec antécédent de calculs rénaux doit faire rechercher une colique néphrétique, mais aussi une appendicite à présentation latéralisée.
Erreurs fréquentes observées en milieu hospitalier :
- Examen incomplet : saut de l’auscultation ou palpation superficielle.
- Sous-estimation de la douleur féminine, conduisant à un retard dans le diagnostic gynécologique.
- Absence d’évaluation des signes vitaux répétés, masquant une dégradation hémodynamique progressive.
Cas clinique d’erreur : un patient de 68 ans se présente avec douleur épigastrique et malaise. Classée initialement comme dyspepsie, l’absence de prise en charge a retardé la découverte d’un anévrisme aortique rompu. Ce cas illustre l’importance de garder une pensée globale et d’utiliser des examens complémentaires (scanner ou échographie) lorsque le tableau est discordant.
Pour limiter ces erreurs, adoptez une stratégie d’évaluation structurée : recueillir l’histoire complète, réaliser un examen complet et répéter les évaluations si nécessaire. Privilégiez l’imagerie lorsque le doute persiste, surtout en cas de signes vitaux instables ou de douleur progressive. Insight : anticiper les complications est souvent le résultat d’une sémiologie rigoureuse et d’une écoute attentive du patient.
Protocole pratique pour le clinicien : priorisation, examens complémentaires et orientation
Le clinicien de premier recours doit pouvoir décider vite : lequel des patients nécessite une imagerie immédiate, lequel peut être surveillé en ambulatoire, et qui doit être adressé au chirurgien. Voici un protocole pratique, issu de l’expérience hospitalière, pour guider cette décision.
Étape 1 — triage rapide : évaluez les signes vitaux, la douleur, la présence de fièvre, et la défense abdominale. Toute instabilité hémodynamique impose une prise en charge urgente.
Étape 2 — examen ciblé selon la région douloureuse : appliquez les manœuvres décrites précédemment et notez l’évolution temporelle. Une douleur migratrice, une fièvre associée et une douleur localisée renforcent l’indication à la chirurgie ou à l’imagerie urgente.
Étape 3 — examens complémentaires adaptés :
- Échographie abdominale : premier choix pour pathologies hépato-biliaires, grossesses, et collections localisées.
- Scanner abdominopelvien : examen de référence pour suspicion d’appendicite compliquée, diverticulite, occlusion ou anévrisme.
- Bilan biologique : NFS, CRP, bilan hépatique, ionogramme, bêta-hCG pour femme en âge de procréer.
Pour Sophie, l’algorithme a été simple : douleur localisée en fosse iliaque droite + leucocytose = échographie d’urgence, puis orientation en chirurgie. Le protocole a réduit le délai décisionnel et amélioré la prise en charge.
Enfin, voici une liste pratique des indications immédiates d’hospitalisation :
- Défense abdominale généralisée ou péritonite.
- Signes de choc ou hémorragie intra-abdominale suspectée.
- Occlusion intestinale avec vomissements incoercibles.
- Suspicion d’appendicite compliquée, d’anévrisme, ou d’abcès intra-abdominal.
Ce protocole concis favorise des décisions rapides et sûres en consultation ou aux urgences. Insight : une procédure claire et répétée en équipe réduit les délais diagnostic et les complications.